

Sprachen:

Kontext - Im Verlauf des letzten Jahrhunderts haben Antibiotika die Art und Weise, wie wir Infektionen behandeln, radikal verändert.
Sie sind zu einem wichtigen Werkzeug der modernen Medizin geworden, aber leider hat ihr Missbrauch dazu geführt, dass einige Bakterien eine Resistenz gegen Antibiotika entwickelt haben.
Was war die Ursache und wie kann die Ausbreitung der Resistenz eingedämmt werden?
Neuestes Update: 5 März 2018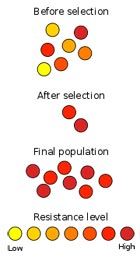
Die Hauptursache für die Resistenz gegen Antibiotika1 ist deren Missbrauch. Wie das Europäische Zentrum für die Prävention und die Kontrolle von Krankheiten (ECDC) hervorgehoben hat, gibt es drei wesentliche Arten des Missbrauchs:
1 Antimikrobielle Substanzen werden als Medizinprodukte definiert, die das Wachstum lebender Mikroorganismen abtöten oder aufhalten. Neben den „antibakteriellen“ Wirkstoffen, wie Antibiotika auch genannt werden, weil sie gegen bakterielle Infektionen wirken, enthalten mikrobielle Mittel u. a. auch antimykobakterielle, antivirale, antimykotische und antiparasitäre Wirkstoffe.
Einige Bakterien sind von Natur aus gegen bestimmte Antibiotika resistent, andere können durch Mutationen einiger ihrer Gene eine Resistenz erwerben, wenn sie einem Antibiotikum ausgesetzt werden. Diese Resistenz, ob natürlich oder erworben, kann sich auf andere Bakterienarten übertragen, da Bakterien genetisches Material leicht untereinander austauschen können, selbst wenn es sich um unterschiedliche Spezies handelt.
Viele der zur Verfügung stehenden Behandlungsoptionen für weitverbreitete bakterielle Infektionen werden immer ineffizienter. Infolgedessen kommt es zu Situationen, in denen erkrankte Patienten nicht mehr angemessen mit den verfügbaren Antibiotika behandelt werden können. Diese Resistenz kann Behandlungen verzögern und verhindern, was zu Komplikationen oder sogar zum Tode führen kann. Darüber hinaus kann ein Patient mehr Pflege benötigen und es müssen alternative oder teurere Antibiotika eingesetzt werden, die möglicherweise ernste Nebenwirkungen haben, oder es kann zu invasiveren Behandlungen wie intravenösen Injektionen kommen, die im Krankenhaus verabreicht werden müssen.
Ein kürzlich erschienener WHO-Bericht zeigte deutlich auf, dass die Resistenz weit verbreiteter Bakterien gegen Antibiotika in vielen Teilen der Welt ein alarmierendes Niveau erreicht hat. In Europa gibt es beispielsweise einen Anstieg der Resistenz gegen die wichtigsten Antibiotika bei häufig auftretenden Bakterien wie , das unter anderem Harnwegsentzündungen hervorruft, und auch Staphylococcus aureus (der MRSA- oder Methicillin-resistente Staphylococcus aureus), Klebsiella pneumoniae und Pseudomonas aeruginosa.
Die WHO sieht als Konsequenz, dass der Fortschritt der modernen Medizin, die auf der Verfügbarkeit effizienter antibakterieller Medikament beruht, in Gefahr ist. Zum Beispiel:
Ein Problem, das der WHO-Bericht aufgreift, ist, dass seit 1985 nur sehr wenige Antibiotika entdeckt und entwickelt wurden, die die unwirksam gewordenen Antibiotika ersetzen können.
Bakterien verursachen eine umfassende Reihe allgemeiner Infektionen und können gegen ein oder viele Antibiotika resistent werden: Harnwegsinfektion, Lungenentzündung, Hautinfektionen, Durchfall, Blutbahninfektion. Die hohe Resistenz gegen Cephalosporine der dritten Generation, wie beispielsweise bei Lungenentzündung durch E. coli und K. pneumoniae berichtet wurde, bedeutet, dass die Behandlung schwerer Infektionen durch diese Bakterien sich jetzt hauptsächlich auf eine andere Antibiotikumfamilie verlassen muss, die teurer ist und möglicherweise in ressourcenarmen Umgebungen nicht zur Verfügung steht. Darüber hinaus kann dies auch nur so lange funktionieren, wie diese Bakterien nicht gegen diese Alternative resistent werden.
Für Patienten in Krankenhäusern besteht ein besonderes Risiko für Infektionen durch resistente und sehr pathogene Bakterien, die in Krankenhäusern und Kliniken auftreten können, den so genannten nosokomialen Infektionen, und die in keiner Weise mit dem Grund ihrer Einlieferung in Zusammenhang stehen.
Die erste Herausforderung ist laut WHO-Bericht die signifikante Lücke in der Überwachung der Antibiotikaresistenz. Im Jahr 2001 haben die WHO und der Rat der Europäischen Gemeinschaft globale Strategien und Richtlinien herausgegeben, um den Ländern bei der Einrichtung von Systemen zur Überwachung der Antibiotikaresistenz und der Umsetzung effizienter Maßnahmen zu helfen, wozu auch Kampagnen zur Steigerung des öffentlichen Bewusstseins gehören. Heute betreffen die unmittelbaren und vordringlichsten Besorgnisse die Antibiotikaresistenz weit verbreiteter Bakterien. In Übereinstimmung mit der WHO sieht das ECDC (Europäisches Zentrum für die Prävention und die Kontrolle von Krankheiten) drei strategische Eingriffsbereiche als vordringlich an, die jeder für sich eine wichtige Rolle spielen können:
Die Hauptursache für die Antibiotikaresistenz beim Menschen bleibt der Einsatz von Antibiotika in der Humanmedizin; der Einsatz von Antibiotika bei der Nahrungsmittelproduktion trägt nur sehr wenig zu diesem Problem bei. Da jedoch Antibiotika, die zur Behandlung und Vermeidung bakterieller Infektionen bei Tieren eingesetzt werden, zu denselben chemischen Gruppen gehören wie die, die beim Menschen eingesetzt werden, können auch Tiere mit Bakterien in Kontakt kommen, die gegen Antibiotika resistent sind, die auch gegen menschliche Infektionen zum Einsatz kommen.
| Referenzen: |
|---|
|

This summary is free and ad-free, as is all of our content. You can help us remain free and independant as well as to develop new ways to communicate science by becoming a Patron!